Её путают с ОРВИ и возрастным кризисом. Аллергия у ребёнка: что важно знать родителям

Сезонный поллиноз стартует задолго до начала цветения. В начале марта дети-аллергики уже, как правило, начинают принимать антигистаминные препараты. Для чего это нужно? И что еще родителям важно знать об аллергии? В эфире «Радиошколы» об этом рассказала педиатр-аллерголог клиники DocDeti Валентина Суворова.
Что такое аллергия
Аллергия — это избыточная реакция на то, что нас окружает. Иммунная система какие-то вещества может распознавать как «друзей» и не реагировать на них, а каких-то как «врагов».
Аллергия имеет как наследственную составляющую, так и фактор воздействия окружающей среды. Если у родителей есть аллергические заболевания, то риск реализации аллергической наследственности больше. Например, у мамы ребенка бронхиальная астма или аллергия на цветение, поэтому малыш может быть склонен к проявлению этих же аллергических болезней. Но стопроцентной гарантии, что у него все реализуется, нет.
Почему это случается с детьми
Один из самых частых вопросов на консультациях это: «У нас ничего нет, откуда же у ребенка взялось?». Когда родители передают свой запас генов, мы можем представить ситуацию: по почте отправили очень дорогой фарфоровый сервиз, а в пункте приема его уронили, и у одной чашки отбилась ручка. Такой вариант называется «случайная мутация» — то есть, изменение набора генов, переданного от родителей своим детям. Это может случиться на любом этапе развития, гены могут взаимодействовать разным образом друг с другом и по-разному сочетаться.
У причин возникновения аллергии есть несколько теорий. Я хочу рассказать о двух: одна — это гигиеническая теория, вторая — теория «старых друзей».
Гигиеническая теория говорит о том, что наш уровень бытовой чистоты стал выше, и мы меньше контактируем с микробами в окружающие среде.
Микробы есть везде, но они необязательно болезнетворные
Мир стал намного чище, с одной стороны, это плюс, так как уменьшился риск опасных инфекционных заболеваний; с другой стороны, наш организм меньше тренируется. Иммунная система очень деятельна, она не любит простаивать и, если нет зоны работы в плане микробов, ее фокус внимания будет перенаправлен на что-нибудь другое, например, на вполне безопасные вещества, которые нас окружают — еду, пыльцу деревьев и так далее.
Вторая теория. «Старые друзья» — это наш микробиом, который оказывает влияние на работу иммунной системы, помогая ей адаптироваться к новым условиям среды. Но сейчас мы часто избыточно наносим антисептики при обработке поверхностей и рук, чрезмерно используем антисептический спрей при лечении обычных респираторных вирусных инфекций. То есть снова получается, что организм оказывается беззащитен перед определенными атаками из вне, наш микробиом оказывается достаточно слабым просто в силу того, что его постоянно стерилизуют.
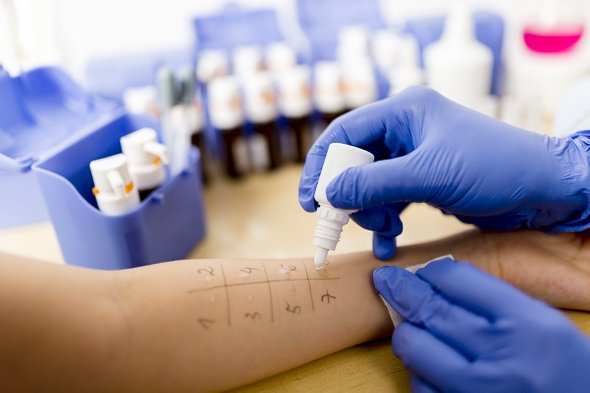
Как ставят диагноз
Важно понимать, что любое назначение должно иметь четкое подтверждение того, что конкретный продукт или вещество вызывает аллергическую реакцию. Есть дети, у которых и от гречки может возникнуть отек Квинке, но при этом они могут спокойно есть мандарины.
Или родители пациентов часто говорят: «Посмотрите, нам сказали уже не раз, что пятна на коже от того, что мы стираем плохо или от того, что машина плохо полощет, мы уже поменяли все порошки, я уже не сплю ночами, все думаю, что купить, а ребенка продолжает сыпать». В действительности же контактная аллергия может быть на никелевые пуговицы на джинсах — реакция на металл. То есть, если вы поменяли средство для стирки, а ребенка как сыпало, так и продолжает сыпать — надо задуматься о другой причине.
Чтобы точно установить аллерген и подобрать лечение, необходимо провести аллергопробы
Они проводятся в виде кожных проб и анализа крови на иммуноглобулин Е. Про второй вид анализов ходит огромное количество мифов: что его якобы нельзя сдавать до определенного возраста, что он совершенно не показателен. Тем не менее если у ребенка есть истинная аллергия, то в его крови точно найдется иммуноглобулин Е, который вырабатывается на определенный продукт. Этот анализ можно сдавать с первого месяца жизни — он будет показателен в любом возрасте ребенка, если проблема есть.
Существует также понятие «сенсибилизация»: когда иммунная система познакомилась с пищевым аллергеном, например с молоком, и выработала к нему иммуноглобулин Е. В таком случае может возникнуть ситуация, когда вы получаете анализы с повышенными показателями, но ребенок при этом ест молочные продукты — от запеканки до йогуртов — и не испытывает никаких негативных симптомов. Это как раз вариант сенсибилизации. Поэтому если вы самостоятельно сдали анализы и обнаружили, что некоторые показатели повышены, то не ограничивайте, пожалуйста, малыша ни в каких продуктах, пока не сопоставите полученные данные с актуальными симптомами. Точнее, пока этого не сделает врач: самостоятельно ставить диагноз и назначать лечение не стоит.
Пищевая аллергия: профилактика и мифы
Согласно исследованиям, в которых участвовали тысячи беременных и кормящих матерей, разнообразное питание мамы приводит к профилактике возникновения аллергических заболеваний у ребенка в будущем. Во время беременности и в процессе грудного вскармливания иммунная система ребенка знакомится с большим количеством пищевых аллергенов. Она запоминает их как «друзей» и далее уже не реагирует на них. Поэтому полноценное и разнообразное питание мамы — это залог не только хорошего настроения, замечательной лактации и сил заботиться о малыше, но и того, что у ребенка будут ниже риски развития пищевой аллергии.
Часто ложное назначение диет бывает и при атопическом дерматите — у 30% детей он действительно проявляется из-за повышенной реакции на продукты питания, но в 70% случаев такой зависимости не наблюдается и хватает правильного ухода за кожей.
Кроме того сейчас совершенно незаслуженно происходит демонизация некоторых продуктов.
Больше всех не повезло белку коровьего молока и глютену
Коровье молоко и глютен-содержащие крупы действительно входят в число самых популярных аллергенов, но количество людей, подверженных аллергическим реакциям на них, небольшое: от 2% до 10%.
При этом, чтобы снять симптомы некоторых аллергических реакций, у нас часто используют сорбенты, а этот метод вообще не имеет под собой никакого логического обоснования. Если ребенок съедает какой-то продукт, после распада он всасывается, белки попадают в кровь, происходит реакция. Через два дня вы предлагаете ему выпить сорбент, но препарату уже совершенно не с чем работать. Не надо заставлять детей пить разные наименования сорбентов, это не выведет аллерген из организма.

Поллиноз: причины и последствия
Часто задают вопрос: «Что может цвести в марте, когда еще лежат сугробы и листьев нет, но появляются типичные признаки аллергии?» Все дело в том, что ветроопыляемые весенние деревья (ольха, береза, лещина) цветут до появления листьев. Если посмотреть, например, на лещину, то на ветках можно увидеть «сережки». Они постепенно раскрываются: если в конце марта по ним постучать, то оттуда вылетит какое-то количество пыльцы. У этой пыльцы есть особенность — она очень легкая, летучая и липкая, поэтому может с порывом ветра переноситься на большие расстояния.
При этом на первом году жизни у детей обычно не бывает симптомов аллергии на цветение в виде того, что краснеют глаза и течет нос. Ребенку нужно сначала пожить в сезоне цветения, познакомиться с аллергеном. После этого иммунная система либо сформирует избыточную реакцию на эту среду, либо нет.
Так же в первый сезон поллиноз часто не распознают, если его проявления у ребенка не очень сильные. Когда в течение 7–10 дней все проходит, родители думают, что «это была просто ОРВИ». Но в следующем году в начале или конце апреля у ребенка появляются такие же симптомы, но сильнее, потому что организм уже познакомился с пыльцой в прошлый сезон.
Происходит сильная реакция: глаза отекают, начинают сильно чесаться, из них льются слезы, нос заложен
Дети становятся очень капризными, школьникам сложно сосредоточиться — пожалуйста, пожалейте их! Это не оттого, что у них возрастной кризис, им просто правда так плохо, что они себя начинают вести по-другому.
Бывает, родители думают, что ребенок покашливает из-за простуды, а на самом деле у него происходит сужение дыхательных путей. Такая ситуация может возникнуть в результате атопического марша — когда одно аллергическое заболевание сменяется другим или добавляется к уже имеющимся. Здесь действует последовательность: сначала возникает атопический дерматит, потом к нему подключается аллергический ринит или реакция на цветение в виде поллиноза, а затем — бронхиальная астма.
Если вы заметили такое сочетание симптомов, то надо поговорить с врачом-аллергологом о переходе с симптоматического лечения (капли в глаза, спрей в нос, ингаляция) к процедуре, которая направлена на причину аллергии. Это метод АСИТ — аллерген-специфическая иммунотерапия, которая может изменить, модифицировать течение болезни. В ходе такой терапии человек получает мини-дозы аллергена в течение длительного времени. Например, при аллергии на пыльцу березы лечение длится с декабря по май.
Полную запись интервью с Валентиной Суворовой слушайте здесь. Разговор прошёл в эфире Радиошколы — проекта «Мела» и радиостанции «Говорит Москва» о проблемах образования и воспитания. Гости студии — педагоги, психологи и другие эксперты. Программа выходит по воскресеньям в 13:00 на радио «Говорит Москва».









