Болезнь современности и санитарии? История эпидемии полиомиелита и вакцины от этой инфекции

Как Куба стала первой страной, где ликвидировали полиомиелит, и почему первые вакцины привели к гибели и инвалидизации детей, рассказывает Фрэнк Сноуден в книге «Эпидемии и общество от Черной смерти до новейших вирусов», которая скоро выходит в издательстве «Альпина».
Полиомиелит в странах третьего мира
Пока современный полиомиелит набирал темпы на Западе, появились сведения, что болезнь приносит много бед и в обделенных ресурсами тропических краях. Это вызвало удивление. Согласно старой догме, господствующей в середине XX в., полиомиелит представлял собой болезнь современности и санитарии, и поэтому в развивающихся странах заметной проблемы для здоровья общества не представлял. Однако во время Второй мировой войны британские и американские войска совершенно неожиданно пострадали от полиомиелита в таких странах третьего мира, как Египет и Филиппины (таблица 2). Оказалось, что в развивающихся странах полиомиелит представлял не просто заметную проблему, а буквально насущную.
Это подтвердили данные серологических исследований, ректальных мазков и непосредственного лабораторного анализа микробиологического разнообразия канализационных коллекторов в развивающихся странах. Еще более пугающими оказались результаты исследований хромоты, проведенных в 1970–1980-е гг. в таких регионах, как Индия: вялый паралич там встречался точно не реже, чем на Западе. И действительно, в 1983 г. Альберт Сейбин (1906–1993) сообщил, что заболеваемость паралитическим полиомиелитом в тропиках значительно выше, чем была в развитых странах даже на пике, до начала вакцинации.
Распространяясь через прямой контакт и фекалии, полиомиелит прямо-таки процветал в городской среде тропических стран. Однако, несмотря на то что каждый год в развивающихся странах множество людей становилось жертвами вялого паралича или даже умирало, их беда — старый полиомиелит, он же истинный младенческий паралич — оставалась незамеченной и в отчеты не попадала. Все потому, что нищим детям тропических краев медицинская помощь была недоступна, а врачи не знали, как диагностировать болезнь, которая, согласно традиционным медицинским взглядам, в местной среде не существовала, да и вообще, до болезней бедняков никому не было дела.

На Западе пострадавшие от полиомиелита дети были на виду благодаря своим корсетам, колодкам, костылям, креслам- каталкам и аппаратам искусственного дыхания, особенно после того, как Национальный фонд выделил огромные средства на привлечение внимания к тяготам инвалидов. А в развивающихся странах дети, заболевшие параличом, либо умирали, либо вырастали калеками и незаметно вливались в ряды нищих на улицах Нью-Дели, Каира и Джакарты. Никто не ведал об их участи еще и потому, что бедняки обреченно полагали, будто их детям суждено страдать и умирать несоизмеримо чаще, а еще потому, что традиционная медицина упрямо отрицала проблему и отводила взгляд. Однако, как отметил Сейбин, внезапное прозрение относительно тяжести бремени, которое полиомиелит налагает на страны третьего мира, пробудило правительства и органы здравоохранения от апатии и подтолкнуло в направлении глобальной ликвидации этой инфекции. Проблема полиомиелита резко приобрела актуальность как на Западе, так и в развивающихся странах. Произошло осознание, что эта инфекция незримо универсальна и что ее искоренение сэкономит мировому сообществу 1,5 млрд долл. в год, которые приходится тратить на иммунизацию и лечение.
Новые научные представления: от надежды к отчаянию
В послевоенные десятилетия ощущение, что действовать надо безотлагательно, возникло как в индустриальном, так и в развивающемся мире, но наряду с этим появился и повод для оптимизма, поскольку искоренение полиомиелита казалось достижимой целью. В начале XX в. этим заболеванием живо заинтересовались и медики, и представители общественного здравоохранения, потому что оно спровоцировало несколько крупных эпидемий, после которых сотни тысяч людей остались парализованными. Однако, несмотря на свою свирепость, новый полиомиелит все еще был загадкой. И хотя Карл Ландштейнер открыл полиовирус еще в 1908 г., 40 лет спустя течение этой болезни по-прежнему оставалось непонятным. Был неизвестен точный способ распространения, в частности место проникновения инфекции в организм, а так же оставалось неясно, есть ли у полиовируса серотипы и штаммы.
Не было и ответа на вопрос, как и с помощью каких иммунных механизмов организм защищается от полиомиелита. Более того, экспериментальная модель для изучения этого недуга, впервые реализованная Саймоном Флекснером, который заражал вирусом обезьян, на протяжении десятилетий вводила медиков в заблуждение. Главная ошибка заключалась в предположении, что экспериментальный полиомиелит у обезьян развивается так же, как естественный у людей. В результате были сделаны три неверных вывода: что болезнь почти всегда поражает нервную систему, что вирус попадает в организм через нос, а не пищеварительный тракт и что из носовой полости вирус проникает в спинной мозг и основание мозга через нервную систему. С точки зрения разработки вакцин это был тупик: получалось, что защитить организм антителами невозможно, ведь вирус распространяется через нервную систему, а не через кровоток. В таком случае вакцинация невозможна.
1948 год ознаменовался решающим прорывом: Джон Эндерс, Томас Уэллер и Фредерик Роббинс доказали, что в лабораторных условиях полиовирус можно культивировать не только в нервной ткани человека. Это открытие принесло им Нобелевскую премию и вернуло человечеству надежду на появление вакцины. Что стало возможным, когда удалось значительно снизить стоимость исследований полиовируса, отказаться от модели, согласно которой вирус проникает в организм через нос, признать, что порталом служит пищеварительный тракт, выявить фазу, когда антитела могут атаковать вирусные частицы в крови, и описать не просто три серотипа вируса, но и множество штаммов каждого из них. Эти открытия подготовили почву для создания вакцины, и вскоре появился даже не один, а сразу два препарата. Первым была инактивированная формалином полиомиелитная вакцина (ИПВ), созданная Джонасом Солком. Ее протестировали в 1954 г., признали безопасной и эффективной в апреле 1955 г. и сразу после этого начали массово прививать детей в США. Второй препарат — живая пероральная полиовакцина (ОПВ), разработанная Альбертом Сейбином. Ее интенсивно тестировали в 1959–1960 гг. и в 1962 г. одобрили для применения.
Вера, что новые вакцины помогут добиться искоренения болезни во всем мире, отмела в сторону рациональные расчеты. Убежденность в неминуемой победе над полиомиелитом стала предметом веры и для научного сообщества, и для широкой общественности. Степень убежденности в скорой ликвидации полиомиелита и впрямь была соразмерна силе леденящего страха, который внушала эта болезнь. Поэтому новость, что вакцина Солка прошла испытания и была признана безопасной и эффективной, вызвала волну эйфории и поклонения ученому. Он подтвердил свою гипотезу, согласно которой «присутствие нейтрализующих антител в циркулирующей крови представляет собой эффективный барьер, снижающий вероятность парализации вирусом полиомиелита» (Salk, «Considerations, ” 1239.).
12 апреля 1955 г. — уникальный день в истории здравоохранения
Никогда еще в США не ждали с таким напряженным вниманием результатов клинических испытаний. В тот день Центр оценки вакцины против полиомиелита в Энн-Арбор (штат Мичиган) опубликовал результаты исследования препарата Солка. Директор этого центра Томас Фрэнсис представил отчет. В своем выступлении, которое транслировалось по телевидению, Фрэнсис объявил, что вакцина Солка оказалась «безопасной, эффективной и сильнодействующий». Она успешно срабатывала в 80–90% случаев, и статистически значимых побочных эффектов у нее не обнаружилось.
Газеты отреагировали на этот научный отчет следующими заголовками: «Страшной болезни пришел конец», «Мир чествует Солка», «Полиомиелит низвергнут», «Церкви планируют благодарственный молебен в честь вакцины», «Доктора Солка — в президенты США» и «Победа над полиомиелитом». Обычно осторожная в оценках газета New York Herald Tribune утверждала, что с полиомиелитом покончено, а следующие в очереди — простуда, заболевания сердца и рак («Polio Victory May Spell End of All Virus Diseases, ” New York Herald Tribune, April 17, 1955, p. A2.). Администрация Эйзенхауэра через «Голос Америки» сообщила об этом триумфе американской науки всему миру. Даже фондовый рынок приветствовал вакцину ростом цен на акции, в первую очередь фармацевтических компаний.
Сейбин тоже был уверен в неминуемой ликвидации полиомиелита. Пока инактивированная вакцина Солка проходила тестирование, Сейбин решительно писал, что разделяет общую цель — полное искоренение полиомиелита. Однако он был убежден, что достичь ее можно только с помощью его живой вакцины. После испытаний в 1960 г. он пришел к заключению, что люди, получившие живую вакцину, становятся источниками распространения ослабленного полиовируса и, насыщая им среду вокруг, повышают коллективный иммунитет, обеспечивая защиту даже непривитым — «за просто так». Сейбин объяснял: «Если пищеварительных трактов, резистентных к вирулентным вирусам естественного происхождения, быстро станет намного больше, вирусам будет негде размножаться» (Bonnie Angelo, «Salk, Sabin Debate How to Fight Polio, ” Newsday, March 18, 1961, p. 7.).
Вопрос, какая вакцина эффективнее — «укол Солка» или «доза Сейбина», разделил вирусологов на два лагеря. Вскоре возникли сомнения в возможности ликвидировать заболевание с помощью вакцины Солка. Хотя инактивированная вакцина стимулировала выработку антител, в основе ее был убитый вирус, и он, в отличие от живой вакцины Сейбина, не способствовал формированию иммунитета в слизистой оболочке кишечника. К тому же применение инактивированной вакцины было сопряжено с целым рядом затруднений. «Укол Солка» могли делать только квалифицированные вакцинаторы, поэтому для использования во всем мире прививка эта была слишком трудоемкой и дорогой. Например, в США в 1960-е гг. укол вакциной Солка стоил 25–30 долл., а «доза Сейбина», которую можно было просто проглотить вместе с кусочком сахара, обходилась всего в 3–5 долл. Ситуацию усложняло и то, что препарат Солка предусматривал ревакцинацию.
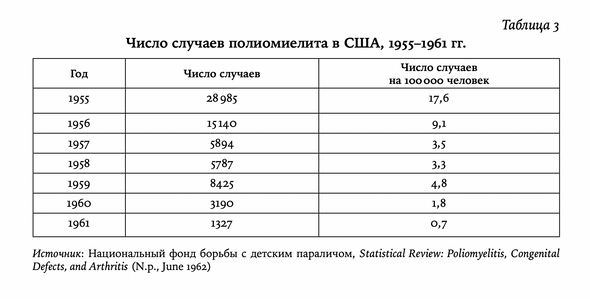
К 1960 г. руководитель эпидемиологического отдела Центров по контролю и профилактике заболеваний (ЦКЗ) Александр Ленгмюр (1910– 1993) пришел к выводу, что инактивированная вакцина Солка завела профилактику в стране в тупик, несмотря на беспрецедентные усилия и положительные результаты. Масштаб усилий был огромен. С 1955 г. вакцину с инактивированным вирусом получили 93 млн американцев. Главный санитарный врач Лерой Бёрни даже назвал это «эпохальным» достижением, не имеющим аналогов в истории медицины. Более того, положительный эффект от вакцины Солка был налицо — заболеваемость полиомиелитом в США резко снизилась (таблица 3). К тому же убитый полиовирус, содержащийся в препарате Солка, не мог снова стать вирулентным, поэтому им можно было спокойно прививать пациентов со сниженным иммунитетом и их домочадцев.
С другой стороны, нисходящая динамика заболеваемости полиомиелитом в США внезапно остановилась и в 1959 г. даже поползла вверх. Пресса объявила, что «полиомиелит наносит ответный удар» и что появился новой штамм, более вирулентный. Как выяснилось, массовое введение инактивированной вакцины Солка изменило характер ежегодной эпидемии. Под давлением вакцины полиомиелит отступил туда, где было много восприимчивых к нему людей, до которых вакцинаторы добраться не сумели. И вместо того чтобы оставаться новым полиомиелитом для благополучных чистюль, эта зараза набросилась на бедняков, представителей этнических меньшинств и религиозных групп, выступавших против вакцинации (в частности, Нидерландской реформатской церкви). Никаких механизмов, чтобы охватить вакцинацией эти необеспеченные или строптивые слои населения, создано не было. Газета The New York Times сообщала, что заболеваемость полиомиелитом в городских гетто среди афроамериканцев и в резервациях среди коренного населения в 4–6 раз выше, чем в среднем по стране. Вместо того чтобы исчезнуть, полиомиелит отступил во «внутренний третий мир» малоимущей Америки. И в 1960 г. Ленгмюр, который был главным сторонником искоренения полиомиелита, стал относиться к этой идее скептически. Все взвесив, он пришел к выводу, что ликвидация была недостижимой целью:
Пять с половиной лет назад, когда появилась первая доступная вакцина Солка, некоторые эпидемиологи, в том числе и ваш покорный слуга, поверили, что болезнь удастся быстро искоренить. С тех пор, во многом благодаря этой вакцине, заболеваемость снизилась. Однако до полного искоренения полиомиелита, видимо, еще далеко. Заветной цели достичь не удалось. И, в принципе, многие исследователи этой проблемы сомневаются, что ликвидация полиомиелита с помощью инактивированной вакцины представляет собой научно обоснованную концепцию.
В итоге, сокрушался Ленгмюр, «потенциальные возможности вакцины были переоценены. Бóльшая часть населения осталась не иммунизирована. Сохраняются крупные «острова» недостаточно вакцинированных групп населения в городских трущобах, в различных изолированных этнических сообществах и во многих сельских районах». Поэтому, на его взгляд, поскольку «вакцина из убитого вируса до сих пор не достигла значительной неиммунизированной части населения США», требуется « какой-то новый подход» (Alexander Langmuir, «Epidemiological Considerations, ” US Department of Health, Education, and Welfare, «Symposium on Present Status of Poliomyelitis and Poliomyelitis Immunization, ” Washington, DC, November 30, 1960, Albert Sabin Archives, Series 7, box 7.5, folder 10.).
Происшествие в компании Cutter
Мечта об искоренении полиомиелита стала совсем призрачной после трагедии, получившей название «инцидент в Cutter», которая случилась в 1955 г. во время первой кампании с использованием вакцины Солка. Cutter Laboratories из Беркли (штат Калифорния) была одной из шести главных фармакологических компаний, наряду с Allied Laboratories, Eli Lilly, Merck, Parke-Davis и American Home Product, заключивших контракт на производство вакцин против полиомиелита для первого этапа вакцинации. Через две недели полнейшего восторга, пока народ толкался в очередях, пытаясь попасть в первые ряды привитых, страну облетела печальная весть. 27 апреля руководитель департамента здравоохранения штата Иллинойс доктор Роланд Кросс сообщил, что вакцина, произведенная Cutter Laboratories, «может быть небезопасной», и призвал врачей не использовать ее до дальнейших распоряжений. В ответ Служба общественного здравоохранения запретила все вакцины, произведенные Cutter Laboratories. Затем, 8 мая, главный санитарный врач Ленард Шили приостановил всю программу вакцинации, пока правительство не завершит расследование.
Согласно публикации в New England Journal of Medicine, представители ЦКЗ обнаружили, что две емкости с продукцией (120 000 доз), произведенной Cutter Laboratories, содержали живой полиовирус. У 40 000 детей, получивших вакцину из этой партии, развилась стертая форма полиомиелита, характеризующаяся головной болью, ригидностью затылочных мышц, повышенной температурой и мышечной слабостью; 51 ребенок остался парализован на всю жизнь, пятеро умерло. Также эта вакцина спровоцировала эпидемию полиомиелита: среди членов семей и соседей привитых детей 113 человек теперь парализованы и пятеро умерли. Это одна из самых чудовищных фармакологических катастроф в истории США (Paul A. Offi t, «The CutterIncident, 50 Years Later, ” New England Journal of Medicine 352 (April 7, 2005): 1411–1412.).
И хотя в отчете ЦКЗ сказано, что точные причины заражения препарата остались неизвестны, авторы документа выделяют три фактора, которые могли иметь решающее значение.
- Во-первых, халатность Службы общественного здравоохранения, которая не разработала детальных протоколов для производства вакцины. Компаниям было разрешено самостоятельно устанавливать меры предосторожности. Как язвительно заметил сенатор Уэйн Морс, «мясо на скотобойнях Федеральное правительство проверяет куда тщательнее, чем вакцину от полиомиелита» (Цит. по: Alison Day, «‘An American Tragedy’: The Cutter Incident and Its Implications for the Salk Polio Vaccine in New Zealand, 1955–1960,» Health and History 11, no. 2 (2009): 46.).
- Во-вторых, принцип свободной конкуренции вынуждал Cutter Laboratories производить огромное количество доз вакцины в срочном порядке. Стремясь удовлетворить спрос, компания снизила требования к безопасности. В частности, не инактивировала вирус должным образом, что привело к заражению тех шести партий вакцины, из которых и получили прививки все пострадавшие.
- В-третьих, фармацевтический гигант пренебрег безотказным тестом на наличие живого вируса в конечном продукте.
Инцидент был представлен в прессе как история о попустительстве государственных органов, о жадности корпораций и о трагедии простых людей. Разоблачения прошлых злоупотреблений корпорации усугубили тревогу. В 1949 г. против Cutter Laboratories уже выдвигались обвинения в нарушении правил безопасности при производстве продукции, а в 1955 г. компанию заподозрили в ценовом сговоре и мошенничестве при заключении контракта на изготовление вакцины. Когда все это безобразие вскрылось, общество прониклось глубоким недоверием к фармкомпаниям. Уже через год после скандала, в 1956 г., 20% семей боялись вакцинации больше самой болезни и отказывались от прививок инактивированной вакциной. Более того, этот инцидент в Cutter, когда десятки детей переболели, остались калеками или умерли, имел ощутимые последствия и после 1956 г. Люди утратили доверие к вакцинам на много лет. В результате американские дети продолжали заражаться полиомиелитом и снижение заболеваемости приостановилось.
Стимул для глобальной ликвидации
Волну разочарования в стане сторонников ликвидации полиомиелита сменил новый всплеск оптимизма. Поводом послужили два изобретения: одно в сфере фармакологии, второе в области практического применения медицинского препарата. Большим научным прорывом стала серия успешных масштабных испытаний пероральной вакцины Сейбина. В первом тестировании в 1954–1957 гг. приняло участие небольшое количество добровольцев из Федерального исправительного центра в городе Чилликоти (штат Огайо). Затем, в 1958–1960 гг., массовые клинические испытания прошли как в США (в Цинциннати, штат Огайо, и Рочестере, штат Нью-Йорк), так и в СССР, Венгрии, Чехословакии, Сингапуре и Мексике. Эти испытания показали, что «доза Сейбина» не только безопасна и эффективна, но и для применения несоизмеримо проще, чем инъекция Солка.
В практическом плане новая кампания задала стандарты, позволяющие использовать вакцину Сейбина наиболее эффективно. Для проведения вакцинации выбирали определенные дни, в США эти мероприятия назывались «воскресные дни пероральной вакцины Сейбина», а в мире — «национальные дни иммунизации». Так появился механизм, который позволил добраться до непривитых групп населения, о которых говорил Ленгмюр. Если раньше вакцинация ограничивалась только детьми, которых приводили к частным врачам, то теперь в дни иммунизации вакцину от полиомиелита мог получить любой желающий.
Впервые эту стратегию применили на Кубе в 1962 г., где народные революционные организации Фиделя Кастро, так называемые комитеты по защите революции, провели поголовную перепись, чтобы определить местонахождение каждого ребенка на острове. По результатам переписи члены комитета еще раз обошли все дома, где проживали дети. Во время повторного визита вакцинаторы, набранные комитетом и обученные всего за полчаса, раздавали конфеты или кусочки сахара, пропитанные живым ослабленным полиовирусом.
Цель состояла в том, чтобы иммунизировать каждого уязвимого ребенка на Кубе
Придуманные Кастро дни вакцинации и применение доз Сейбина позволили быстро разорвать цепочки передачи инфекции, и Куба стала первой страной, где полиомиелит был ликвидирован. Тогда встал вопрос, возможно ли повторить этот успех в некоммунистической стране? Пример показали США.
Воскресные вакцинации пероральным препаратом Сейбина стартовали в округах Марикопа и Пима (штат Аризона), где расположены города Финикс и Тусон. Эти округа послужили образцом для всей страны. В Финиксе процессом руководили не комитеты защиты революции, как на Кубе, а медицинская ассоциация округа и местное сообщество педиатров. Сотрудники этих организаций наряду с местными фармацевтами, чиновниками окружного департамента здравоохранения, медсестрами, бойскаутами, школьными учителями, священниками, репортерами и домовладельцами помогали на добровольных началах. Этот подход отличался от кубинского еще и тем, что в Аризоне вакцинаторы не ходили от дома к дому, а встречали детей в специальных центрах вакцинации, организованных при школах.
Пресса назвала происходившее «невиданным явлением». За январь и февраль 1962 г., когда дни вакцинации, организованные почти как ярмарочные торжества, проходили каждое воскресенье, в них приняло участие более 600 000 человек, то есть более 70% населения города. Например, жители Тусона, послушав приветствие от бойскаутов и обращение волонтеров из родительского комитета, выстраивались в очередь, чтобы отдать 25 центов за свой кусочек сахара. А дети особенно радовались еще и тому, что не надо делать укол. Кто заплатить не мог, получал кусочек сахара бесплатно, потому что главный принцип дней вакцинации гласил: «Не отказывать никому». Да и сам Сейбин говорил, что аморально торговать лекарством так, будто это то же, что ткань, которую за эту цену можно было бы купить целый ярд. Вскоре такие воскресные вакцинации под эгидой местных медицинских сообществ стали устраивать по всей стране. Борьба за искоренение полиомиелита в 1960-е гг. получила мощный стимул благодаря успеху, достигнутому в борьбе с оспой, главным оружием которой тоже была массовая вакцинация. В середине 1960-х гг. соблазн сделать последний рывок в борьбе с этим вирусом стал непреодолим, а технологические инновации сделали эту задачу осуществимой. К 1959 г. ВОЗ предприняла глобальную попытку искоренить оспу и, как известно, добилась успеха: последний случай заболевания в мире произошел в 1977 г.
Эта первая плановая ликвидация человеческого заболевания позволяла надеяться, что кампания против полиомиелита тоже увенчается успехом. Критическое значение имели три фактора.
- Во-первых, было известно, что у полиомиелита, как и у оспы, нет другого резервуара, кроме людей.
- Во-вторых, уже существовала эффективная и простая в использовании вакцина, предотвращающая передачу вируса.
- И в-третьих, выявить инфекцию при помощи доступных средств диагностики не составляло труда.
В 1997 г. значимость таких предпосылок для успешности кампании даже утвердили на официальном уровне. В тот год в Берлине состоялся Далемский семинар, посвященный искоренению инфекционных заболеваний. Там были установлены критерии, которые позволяют определить, подходит ли инфекционное заболевание для того, чтобы попытаться искоренить его, или лучше пока ограничиться целями поскромнее — контролем или локальной ликвидацией.
Хорошие новости из США подогрели эйфорию в рядах сторонников искоренения. Вакцина Сейбина и воскресные вакцинации помогли иммунизировать даже непривитых американцев, изрядное количество которых так беспокоило Ленгмюра. Таким образом в 1960-е гг. кампания в США смогла остановить передачу вируса — в то самое десятилетние, что начиналось с пессимистических настроений из-за заминки в прогрессе, который сулила вакцина Солка.
На этом фоне, вскоре после ликвидации полиомиелита в США и мировой победы над оспой, было решено приложить все усилия, чтобы ликвидировать полиомиелит повсюду. В 1984–1988 гг. было сделано три предварительных шага. Первый в марте 1984 г. инициировали Джонас Солк и бывший министр обороны США Роберт Макнамара. По их настоянию ряд организаций — ЮНИСЕФ, ВОЗ, Всемирный банк и Программа развития ООН — учредил рабочую группу по обеспечению выживания детей.
Ее руководитель объявил кампанию против полиомиелита основой любой миссии по спасению детей. Второй шаг был сделан по предложению Альберта Сейбина. Он настоял, чтобы благотворительный фонд Rotary International (аналог Фонда супругов Гейтс того времени) учредил консультативный комитет, который рассмотрит вопрос финансирования всемирной кампании искоренения полиомиелита. В 1984 г. комитет принял предложение Сейбина начать глобальную вакцинацию детей. Эта программа получила название PolioPlus, и комитет объявил, что окончательное искоренение полиомиелита произойдет к 2005 г. Участие Rotary International оказалось решающим. Эта благотворительная организация объединяла известных представителей бизнеса, финансов и других сфер и располагала многочисленными ресурсами для развертывания программы: деньгами, международной инфраструктурой из 32 000 клубов, насчитывающих 1,2 млн участников, связями в правительствах и министерствах здравоохранения, а также искренним намерением сделать мир лучше.
Третий и последний шаг был сделан в марте 1988 г. во французском городе Таллуар. Там недавно созданная Рабочая группа по обеспечению выживания детей провела встречу, где была принята ключевая резолюция, известная как Таллуарская декларация 1988 года. В ней содержался призыв искоренить полиомиелит к 2000 г. Затем, через два месяца, эти рекомендации были представлены на 41-й Всемирной ассамблее здравоохранения, и 166 стран- участниц приняли задачу, поставленную Таллуарской декларацией, в качестве оперативной цели ВОЗ. Они договорились начать самую амбициозную кампанию в истории здравоохранения — Глобальную инициативу по ликвидации полиомиелита (ГИЛП).
С самого начала, в 1988 г., ГИЛП приняла стратегию, основанную на вакцине Сейбина и кубинского метода всеобщих дней иммунизации. Цель состояла в том, чтобы обеспечить наиболее уязвимую часть населения как минимум двумя пероральными дозами. Дни иммунизации детей в возрасте от рождения до шести лет проводились ежегодно в два этапа длительностью 1–2 дня с интервалом 4–6 недель. В тех случаях, когда охват считался недостаточным, национальные дни иммунизации могли быть дополнены местными и региональными мероприятиями. Эти дополнительные дни были ориентированы в первую очередь на труднодоступные или подверженные высокому риску заражения слои населения. Программа иммунизации обращалась к людям на местных диалектах, вовлекала лидеров общин в планирование и проведение мероприятий, а также направляла группы вакцинаторов на точечный обход домов, как делали на Кубе. Важным компонентом программы было активное участие общин, в том числе привлечение церквей, женских объединений, общественных организаций и видных местных деятелей.
Кроме того, был учтен урок, полученный в ходе ликвидации оспы. Речь идет о понимании важности лабораторного контроля, необходимого для оперативного выявления передачи инфекции. Чтобы обеспечить эту возможность в условиях нехватки ресурсов, ВОЗ развернула глобальную сеть полиомиелитных лабораторий, состоящую из 145 учреждений, которые анализировали ректальные мазки во всех предположительных случаях паралитического полиомиелита. Это позволяло отслеживать ход кампании и при необходимости организовывать всеобщую вакцинацию там, где происходило распространение инфекции. Вместе все эти меры составили четырехкомпонентную методику ВОЗ: плановая иммунизация, дополнительная массовая иммунизация, эпиднадзор за полиовирусами, оперативное реагирование на вспышку. Как и при первых испытаниях вакцины Сейбина, цель состояла в том, чтобы заменить вирулентный дикий полиовирус ослабленными штаммами, живыми и инфекционными, но не вирулентными.
Для достижения этой цели нужно было иммунизировать и невакцинированную часть населения. Невирулентный вирус, который распространяют вакцинированные, должен был насыщать окружающую среду, заражать и вызывать легкие симптомы болезни, формируя при этом иммунитет к полиомиелиту, но не создавая угрозы паралича. Для выполнения своей миссии ГИЛП заручилась поддержкой не только Фонда Rotary International, но и национальных правительств, а также ЮНИСЕФ. Кампания использовала штаммы вакцины Сейбина, произведенные международными лабораториями и доставленные на места с помощью технологии холодовой цепи, которая позволяет контролировать температурный режим при хранении и транспортировке медикаментов. Благодаря технической и логистической поддержке ВОЗ и ЦКЗ вакцинаторы сумели добраться до людей, проживающих в самых отдаленных уголках мира. Кампания распространяла информационные материалы, предоставленные женевским офисом ВОЗ, различными международными учреждениями, национальными правительствами и лидерами общин.
Для участия в кампании была поднята целая армия вакцинаторов. Особенно трудоемкими были национальные дни иммунизации, для проведения которых требовалось участие более 10 млн человек. В Индии, например, за один такой день было привито почти 90 млн детей. Иммунизировать такое колоссальное количество народу удавалось благодаря простому механизму введения дозы Сейбина, на чем и строилась вся кампания. Для иммунизации не требовался ни обученный персонал, ни шприцы: вакцину вводили перорально, нужно было только уметь считать до двух — именно столько капель должно попасть в рот.
С начала кампании и до 2003 г. в борьбе с полиомиелитом был достигнут невероятный и быстрый прогресс, даже несмотря на то, что обещанного к 2000 г. полного искоренения болезни добиться не удалось. В 1988 г., по оценкам ВОЗ, во всем мире было зарегистрировано 350 000 случаев паралитического полиомиелита, известного как острый вялый паралич. Эндемичным это заболевание было для 125 стран. В первый же год своего существования ГИЛП остановила передачу заболевания в Европе. Аналогичных побед удалось достичь в Северной и Южной Америке к 1991 г. и в Тихоокеанском регионе к 1997 г. В 2001 г. ВОЗ известила о рекордно низком уровне заболеваемости — 483 случая во всем мире. Болезнь оставалась эндемичной всего в четырех странах: Афганистан, Пакистан, Индия и Нигерия. В 2002 г. заболеваемость возросла до 1918 случаев, но этот подъем сгладило сообщение ВОЗ: исчез полиовирус типа 2. Казалось, что мир стоит на пороге окончательной победы.
Фото на обложке: Everett Collection / Shutterstock / Fotodom









